禁煙のすすめ
呼吸器内科顧問 富岡先生による連載コラム
| 2013.12 |  |
|
| 2010.12 | ||
| 2010.12 | ||
| 2010.11 | ||
| 2010.11 | ||
| 2010.9 | ||
| 2010.9 | ||
| 2010.8 | ||
| 2010.8 | ||
| 2009.11 | ||
| 2009.10 | ||
| 2009.10 | ||
| 2009.9 | ||
| 2009.9 | ||
| 2009.8 | ||
| 2009.8 | ||
| 2009.7 | ||
| 2009.7 | ||
| 2009.6 | ||
| 2009.5 | ||
| 2009.4 | ||
【第21回】タバコによる日本人の寿命の短縮は約10年

これまでの研究では、タバコによる日本人の寿命の短縮は約5年で、欧米の約10年と比べて半分くらいとされてきた。しかしその差の原因は明らかではなかった。
今回、広島放射線影響研究所の坂田律研究員らは、67973人を対象にした大規模長期追跡調査をもとに、タバコの健康被害による寿命短縮について新しい知見を英国の雑誌(BMJ)に発表した。
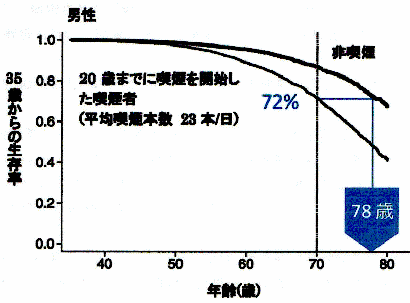
それによると、1920年から1945年に生まれ、20歳までに喫煙を開始した人の35歳からの余命は、同時代に生まれた非喫煙者に比べて男性で8年、女性で10年の短縮が確認された。これは欧米のこの種の研究の結果と同等の結果であった。
出生年別にみると、1920年以前に生まれた喫煙者より、それ以降の喫煙者の方が非喫煙者と比べた死亡率比は高く、また喫煙開始年齢が低いほど、喫煙本数が多いほど死亡率は高かった。そして昔の人は喫煙を始める年齢が高く、また1日の喫煙本数も少なかった。
今までの日本人を対象にした研究で、喫煙による寿命の短縮のリスクが欧米より少ない結果であったのは、昔の日本人が喫煙を始める年齢が遅く、喫煙本数も少なかったことが影響していたかもしれないと述べている。
いずれにしろ、成人前に喫煙を開始して、そのまま喫煙を続けると平均して約10年人生を失うことになる。しかし、この報告では早い年齢で禁煙を開始すれば、このタバコによる余命短縮のリスクは、回避できるとする解析結果も示しているので、いまタバコを吸っている方は1日でも早く禁煙を始められることをお勧めしたい。
【第20回】タバコと認知症・精神疾患
タバコと認知症
タバコは能動でも受動でも認知症を増加させる。ところが、20年ほど前に、喫煙者にアルツハイマー病の患者が少ないという報告がいくつか出され、なんと“タバコが認知症を予防する”という俗説が流布した。しかし、これは、認知症の患者は自分がタバコを吸っていた記憶がなくなり、また認知症が重症になるとタバコを吸うこと自体を忘れてしまい、非喫煙者に分類され、結果としてアルツハイマー患者群の喫煙率が低く見積もられたことが原因であった。最近はタバコを吸うことにより、1.5~2.5倍アルツハイマー病の発症リスクが高まるという、確実な報告が内外から出されている。認知症の予防には生活習慣の中で、節酒とともに禁煙の実行が推奨されている。
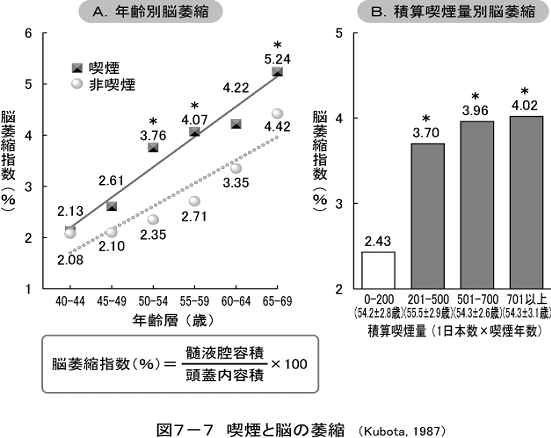
喫煙をすればするほど、人間の脳の委縮は強まる。タバコを1日20本、35年間吸い続けると、非喫煙ないし1日5本以下の人たちと比べると、1.7倍脳の委縮は強くなる(図参照、久保田:1987)。喫煙により、脳の血管が収縮することは明らかにされており、脳の委縮も助長されることは道理と考えられる。
<広島県禁煙支援ネットワークより>
喫煙者が認知症になると弊害が多い。重症になって、完全にタバコを吸うことを忘れてしまえばよいのであるが、その前の中等症までの段階では、火災の危険やタバコを止めさせようとする介護者への暴力などもあり、禁煙はかなり困難である。
その段階になる前に軽症のうちに止めるか、認知症そのものになる前に禁煙するかであるが、認知症になりたくなかったら、タバコを吸わないことが最も良い選択であることはいうまでもない。
タバコと精神疾患
精神疾患へのタバコの影響については、とくに“うつ病”に関して多くの報告がある。本邦でも米国でも、喫煙はうつ病のリスクを2倍から3倍高めるというデータが出ている。受動喫煙でも1.6倍くらいリスクが高くなる。パニック障害や不安障害でもタバコは悪化因子とされている。うつ状態や精神不安がニコチン依存に傾かせるという側面も指摘されている。
一方、統合失調症ではニコチンが患者の陰性症状を緩和し、向精神薬の副作用による錐体外路症状を軽減する場合があるとされる。そのためか統合失調症患者の喫煙率は80%以上で、一般の喫煙率をはるかに上回っている。患者さんが欲し、精神科の医師の方も許容しているところがある。また、一度喫煙が始まると統合失調症の方の禁煙は困難を伴い、結果として高い喫煙率を維持することになる。
そのため、統合失調症患者のタバコによる呼吸器、心臓血管疾患の罹患率は高く、平均寿命も20%ほど一般人より短い。これらの健康被害を看過し、精神病患者さんの禁煙は困難だから、しょうがないと諦めてしまっては患者さんが不幸である。タバコを許容する患者管理は問題であるとして、精神科の中にも積極的に禁煙治療に取り組む医師たちが出てきている。
精神病患者さんの禁煙指導は困難を伴うことが多い。しかし、私の経験でも落ち着いている患者さんでは、本人の禁煙の意志と、家族と精神科の担当医の協力があれば禁煙は可能である。
現在、最も禁煙成功率の高い禁煙補助薬であるバレニクリンの副作用に、希死念慮を含むうつ症状がある。既往にうつ病のある患者さんへのバレニクリンの投与には慎重な配慮が必要で、ニコチンパッチによる禁煙治療を第一選択とすべきである。また家族と精神科の担当医との緊密な連携が求められる。
海外では、バレニクリンは統合失調症の症状改善効果も期待できるとされ、禁煙治療に使用されている。しかし、バレニクリンにより症状の悪化が見られたとの報告もあり、やはり、まずニコチンパッチの使用を考慮すべきである。バレニクリンを使用する場合は精神科担当医の関与が必須である。禁煙が進むと治療薬の有無にかかわらず、代謝の関係で向精神薬の血中濃度上昇が出現し、症状の変化や副作用の発現が多くなることがあり注意が必要である。他剤との相互作用の関係もあり、やはり精神科担当医による禁煙治療が望ましい。
【第19回】子供の喫煙
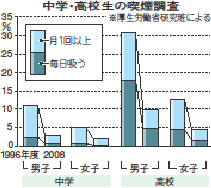
子供の能動喫煙は1996年度の高校生の調査では、毎日吸うが男子18.0%、女子4.6%であったが、2008年度の調査ではそれぞれ4.7%、1.7%に激減している。中学生では1996年度には男子2.4%、女子0.7%が2008年度にはそれぞれ0.8%、0.3%にやはり著明に減少している。月に1回以上吸う高校生は1996年度には男子30.7%、女子12.6%であったが、2008年度にはそれぞれ9.8%と4.5%となっている。中学生も1996年度には男子10.9%、女子4.9%であったが、2008年度にはそれぞれ2.9%、2.0%に減少している。(図参照)
2008年の7月にタスポが導入されており、その影響もこの結果に反映していると思われる。
この年代の子供がタバコを吸うのは、興味本位であり、最近、喫煙があまり格好よいイメージを持たれなくなったことが、この減少の原因の一つではないかとされている。
しかし、米国の報告であるが、1本でも吸ったことのある未成年者は成人してからタバコの常習者になりやすい。上記のデータでも10人に1人の男子生徒はタバコを月に1回以上吸っている。それ以下の頻度の子供はもっと多いはずである。
これらは本来喫煙が禁じられている中学・高校生のデータであり、低下傾向にあるとはいえ残念な数字である。最近はさらに低年齢化して小学生の喫煙も問題になっている。
子供は大人よりニコチン依存症になりやすく、結局常習喫煙者となってしまう。タバコを吸う子供は体格もおとり、運動能力の低下、とくに持久力の低下が明らかである。脳機能にも影響し、知的活動能力の低下を認め、学業成績にも差が生じる。精神的にも落ち着きがなくなり、問題行動やパニック障害などの精神異常も多くなる。
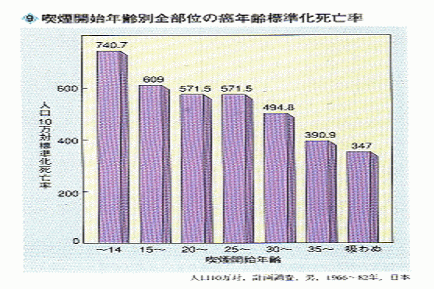
身体的な疾病のリスクも高くなり、将来の発がんや心筋梗塞のリスクはタバコを吸い始める年齢が低いほど高くなる。未成年の時にタバコを吸い始めると、がんによる死亡率は成人になってから喫煙を開始した人より20%ほど高くなり、非喫煙者の倍くらいになる(図参照)。
受動喫煙でも同じであるが、中耳炎や気管支炎、気管支喘息の発症は喫煙により明らかに高くなる。子供においてもタバコは善玉のHDLコレステロールを低下させ、悪玉のLDLは増加し、将来の動脈硬化の準備が早くから始まってしまう。岡山大学の歯科の報告では、受動喫煙で歯肉のメラニン沈着や歯周病、そして虫歯が増加する。能動喫煙については言わずもがなである。
ほとんどの喫煙者は20歳前後に喫煙を開始する。20歳までに90%、25歳までに98%が吸い始めているというデータがある。言い換えるとその後に吸い始める人は極めて少ない。この若いときの喫煙開始を抑制できれば、喫煙率は大幅に減少するはずである。
子供たち自身の健康のためにも、将来のクリーンな社会づくりためにも、未成年者を含む若者の喫煙を減らしていかなくてはならないと思う。
【第18回】女性の喫煙

日本全体で喫煙者が減少する中、女性の喫煙率はこの20年間で漸増している。男性の喫煙率は平成20年に36.8%であったが、女性のそれは9.1%であった。この数字を押し上げているのは若い女性である。20~30歳代の女性の喫煙率は20年前には10%そこそこであったが、現在は14~18%に増加している。健康面から考えると憂慮に堪えない。儒教的な感覚からくる女性差別が減って、喫煙していても眉をひそめられることがなくなり、女性の社会進出が増加して、少子化が進み妊娠が高齢化したことも喫煙率の上昇に影響していると思われる。女性の社会進出は大いに歓迎されることであるが、タバコまで男性と同じに吸う必要は全くない。
女性は男性より、癌や心疾患をはじめとするタバコの健康被害を受けやすい。最近の米国の疫学調査でも女性は男性よりタバコにより肺癌に2倍なりやすいことが示されている。この調査ではその肺癌による死亡率は、かえって男性より低いという結果であったが、その原因はわかっていない。女性は少量の短期間の喫煙でたやすく依存性が形成され、男性よりニコチン依存症にもなりやすい。美容面での障害は男性にも言えることではあるが、とくに美容に気を使われる女性にとって、タバコは大敵であることは、以前のコラムに記載したので再読してほしい。
ここでは、最近の女性の喫煙率の上昇ないし維持に寄与している、若い女性の喫煙の増加に警鐘を鳴らす意味で妊娠との関係をお話ししたい。
そもそもタバコは月経に影響し、無月経や月経困難症を増加させる。閉経も健常女性より2年ほど短くなることが報告されている。これらの月経異常はタバコの女性ホルモン抑制作用や血管収縮作用によるものであり、骨粗しょう症や高脂血症の発症も多くなる。
女性ホルモンの抑制は不妊にもつながると考えられるが、喫煙者の夫の精子の機能の低下の影響もあり、タバコと不妊の関係のエビデンスは現時点では確定的ではない。喫煙者の女性に婦人科領域の癌や感染症が多いことは実証されている。
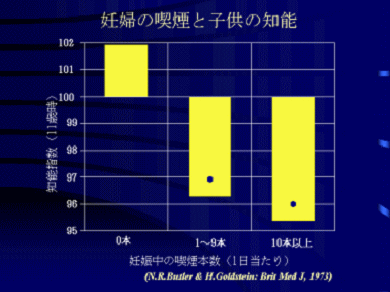
喫煙女性には流産が多く、生まれても早産になりやすい。喫煙者の新生児は通常より200g以上小さく、胎盤異常も多く分娩時の危険性も高い。
喫煙者の胎児は母親からニコチンをもらい、受動喫煙している状態である。結果として奇形児の出生が多くなる。低体重出生児も多くなり、子供の知能も低下すると報告されている。(図参照)。また、タバコは母乳にもよく移行し、乳幼児突然死症候群の発症にも関連することが知られている。
未来をつくる若い女性には、母体のためにも赤ちゃんのためにも喫煙は避けてもらいたい。男性の精子機能にも悪影響があることは上述した。
いつ妊娠をするかはわからない。妊娠しても判明するのは早くて1~2か月後が一般的である。体のほとんどが形成されるその時期に、胎児は催奇形性のある受動喫煙を続けていることになる。妊娠が分かってからの禁煙ではリスクが大きい。女性の身体は一人のものではない。赤ちゃんのためにも、特に若い女性の喫煙は避けていただきたいと思う。もちろん、よき妊娠のためには、上述したごとく男性にも禁煙が望ましいことは言うまでもない。
長期的には若い女性の喫煙率は増えているが、データを詳細にみると、この数年この上昇にも抑制がかかっているように思われる。この傾向が今回のタバコの値上げをきっかけにさらに進むことを期待したい。
【第17回】タバコと生活習慣病

この「禁煙のすすめ」のシリーズのはじめの頃に、喫煙の発癌性、そして癌以外の健康被害についても解説してきた。しかし、その内容は主に肺癌や喉頭癌、肺気腫や心筋梗塞など、喫煙が直接的に原因となっている疾患についてであり、喫煙がリスクファクターや悪化因子になっている、いわゆる“生活習慣病”については触れてこなかった。
生活習慣病は本来、癌や肺気腫なども含む概念であるが、一般的には高血圧症、高脂血症、糖尿病、メタボリックシンドロームなどを指すと考えられている。
高血圧症は日本人の国民病とも言われ、血圧を下げることが脳卒中や狭心症の発症の予防に役立つことは、国民的なコンセンサスが得られている。そして食生活で塩分やカロリー控えめが良いことは広く認知されている。
高血圧症の心血管病合併の危険因子には肥満や脂質異常、糖尿病などとともに“喫煙”があげられている。タバコの最大の有害物質であるニコチンの作用でカテコールアミンが遊離され、また血小板からトロンボキサンA2も遊離し、両者の作用で血管が収縮し、血圧は上昇し不整脈も生じる。
結果として高血圧症の方が喫煙をしていると、死につながることもある心疾患や脳血管障害、慢性腎臓病などの合併が高くなることが確認されており、治療ガイドラインでも禁煙が勧められている。しかし、高血圧症の患者さん自身も、また主治医もあまりタバコの危険性について意識することが少なく、減塩、食事運動などの指導はされるが、喫煙は放置されていることが多いのが現状である。
高脂血症やメタボリックシンドロームに関しても喫煙はリスクを増大する。喫煙により悪玉のコレステロールや中性脂肪が上昇し、善玉のコレステロールは低下する。血管内皮が障害され動脈硬化が促進される。脳や心臓の合併症を引き起こす危険因子のひとつに喫煙があげられ、禁煙が求められている。しかし、コレステロールや中性脂肪をさげる食事・運動療法には関心が高いが、喫煙の悪影響については忘れられていることが多い。
糖尿病の発症リスクは喫煙により高まることは実証されている。糖尿病の怖さは、合併する腎臓障害や眼症、心疾患にあるが、これらについても喫煙は危険因子、悪化因子である。タバコはストレスホルモンを介して血糖値を上昇させ、サイトカインを介してインスリン抵抗性を増大する。また上記の高血圧症や高脂血症に述べたような機序により、糖尿病の血管障害をさらに促進する。糖尿病患者さんが禁煙を実行することにより、これらの合併症を一定抑制できることは確かめられている。
受動喫煙についても、上記の能動喫煙と同じような機序により生活習慣病を持つ患者さんへの悪影響が報告されている。他人のタバコにより、糖尿病自体の発症リスクも2倍近く高められる。母親の喫煙により胎生期に受動喫煙すると、低栄養を介して節約遺伝子などが発現し、成人してから高血圧症や糖尿病などの生活習慣病になりやすいという考えも提唱されている。
生活習慣病自体やその合併症を抑えるために、生活改善の大きな柱の一つとして、禁煙は今以上に積極的に取り入れられていかなくてはならないと考える。
【第16回】タバコ規制枠組み条約(FCTC)…PartⅡ
第11条:タバコのパッケージ
FCTC第11条はタバコの包装とラベル規制に関する条文である。2008年の第3回締約国会議を経てガイドラインが制定されている。細かく推奨規定が示されているが、要は「しっかり目立つようにタバコの健康被害を表示することを義務付けている」と理解すればよい。このガイドラインを順守し、肺がんなどの健康被害の文言を明快な表現にし、パッケージの50%以上の推奨面積で表示している国が増加している。また、画像をこの警告表示に取り入れることが推奨されており、多くの国がタバコの怖さをしっかり伝える写真をパッケージに載せるようになった。図はタイのマイルドセブンと日本のそれを対比したものである。

日本の現状はご存じのとおりで、実に曖昧な健康被害の警告文が30%の表示面積に示されているのみである。画像は取り入れられていない。日本のパッケージの警告文をチェックしてみたい。8文言のうちのいくつかを原文のまま記載する。「喫煙は、あなたにとって肺がんの原因の一つとなります」、「喫煙は、あなたにとって心筋梗塞の危険性を高めます」、「喫煙は、あなたにとって肺気腫を悪化させる危険性を高めます」、「人により異なりますが、ニコチンにより喫煙への依存が生じます」
これらの文章は決して間違ったことは言っていない。しかし、問題をぼかしていることは明らかである。文言の中で多用されている、“あなたにとって”という言い回しは、日本語としてこのような場合、一般的でなく不要である。“原因の一つになります”“危険性を高めます”もふつうは使わない言い方で婉曲表現である。“肺気腫を悪化させる”という表現も、確かに悪化もさせるが肺気腫そのものを発病させることが事実なわけで、真実を伝えていない。“人によって異なりますが”もほとんどの人がニコチン中毒になるわけで、事実を曲げたごまかしの意図を感じる表現である。JTにFCTCのガイドラインを順守し、しっかり喫煙者にタバコの健康被害を伝える、率直な文章表現と画像をパッケージに記載するよう、政府は指導、監督すべきである。
第12条:防煙、禁煙の教育
第12条は防煙、禁煙の教育と国民へのタバコの健康被害についての啓発を進めることを求めている。しかし、日本政府はタバコ擁護の“たばこ事業法”の立場に立ち、政府としてこの課題についてほとんど何もしていない。「健康日本21」では未成年者の喫煙率を2010年までに0%にするという目標を立てたが、そのための方策は全く行わず、昨今の喫煙開始年齢は小学校からが10%となり、憂慮すべき事態となっている。
日本の学校教育の中で、禁煙教育に割りあてられている時間は、小、中、高校でそれぞれの教育年限の中で1~2時間だけと聞く。これではまともな禁煙教育は行えない。金子教宏らの調査でも、防煙教育を行っている米国と、ほとんど行っていない日本の子供間には将来の喫煙嗜好について大きな意識の差が生じており、防煙教育の重要さは論を待たない。
喫煙はほとんど未成年を含む若者の年齢層から始まっており、成人になってから吸い出す人は稀である。タバコは健康に良くないという国民的なコンセンサスを醸成し、未成年者が喫煙を始めるのを抑制できれば、喫煙人口は減少する。
第13条:タバコの広告、販売促進の禁止
第13条はタバコの広告、販売促進、スポンサー活動の禁止を求めている。世界的にはそれらの包括的な禁止の動きが広まっているが、アメリカ、ドイツ、そして日本がこの国際的な潮流に遅れていた。しかし、ドイツ、アメリカは近年タバコ規制の法律を制定し、限定的であるが規制を開始している。
日本の場合は“たばこ事業法”というタバコ産業を擁護する法律があり、今のところそれとのバランスを取った形で広告、販売活動の抑制がゆるやかに進められている。すなわち、タバコ広告に関する国の指針と日本たばこ産業の自主規制によって、広告規制は調整されているのが現状である。テレビ、ラジオは規制されているが、雑誌、新聞の広告は継続されている。大々的な広告塔や電車内の広告はなくなったが、小売店や自動販売機の広告はかえって目立つ。また、このところテレビで禁煙マナーの広告が継続して行われている。これもFCTCでは本来規制の対象である。最後のJTのロゴが出るまで、どこが行っているマナー啓発かわからない品のいい広告であるが、このような形でもタバコ産業の社会的な容認につながるとして、FCTCでは規制を求めている。
またタバコの自動販売機がどこにでも置かれているのは、日本とドイツくらいである。2008年7月よりタスポカードを使う成人識別機能をつけることが義務付けされ、大分、数は減少したが、まだ日本で50万台は設置されていると思われる。自動販売機が減少した分はコンビニなどの販売が激増しており、FCTC第13条の趣旨に反して、日本のタバコの販売環境は保たれている。未成年者は買いにくくなったはずであるが、抜け道がいくつか指摘されている。抜け道の中で、未成年者による購入がコンビニなどで看過されてしまっている現状は、絶対に改善してもらいたいものである。自動成人識別機能つきの自動販売機が開発されたと聞くが、それよりも、早くタバコの自動販売機そのものをなくすべきではないかと思う。
【第15回】タバコ規制枠組み条約(FCTC)…PartⅠ
世界保健機構WHOの主導により2005年2月2日にFCTC(タバコ規制枠組み条約)が発効した。日本もこの条約の締約国である。FCTCの主要な条文は5、6、8、11、12、13条である。8条や13条は条約の発効後5年以内に各国にその履行を求めており、2010年の今年は、FCTC条約にとって、本来区切りとなるべき重要な年である。
そもそもタバコの規制を求めるFCTCと、タバコ産業を擁護し税収を確保しようとする日本の“たばこ事業法”は矛盾するのであるが、その矛盾も含め主要なFCTCの条文につき、簡単な解説をしていきたい。
なお、本来、国内一般法より憲法や条約のほうが、法規上優先されるべきものであることを断っておきたい。
第5条:タバコ産業のチェック
FCTC第5条3項は、締約国はタバコ規制に関する公衆の健康のための政策を策定し、タバコ産業の妨害からそれらの施策を擁護することを義務付けている。しかし、日本の政府とタバコ産業(JT)の関係は全くこの第5条3項の規定とそのガイドラインに矛盾している。財務省が“日本たばこ産業株式会社法”に基づきJTの株の半分以上を保有し、もたれあっている関係は、本来政府が独立してタバコ産業のチェック機能を果たすことを求めているFCTCの第5条に違反している。政府はタバコ産業のタバコ規制政策への妨害行為や公共・社会的活動を容認しており、日本はFCTCの第5条の精神から、全く逸脱している存在であると言わざるを得ない。
第6条:タバコの値上げを勧める

第6条はタバコの需要の減少を図るため、タバコの値上げや税率のアップを進めていくことを求めている。日本はこの条文にも消極的で、今年の秋に100円のタバコの値上げが決まり400円になる見通しであるが、諸外国の価格からみるとまだ半分以下である。税率も低く、政府は国民の健康を守り切るという立場に立っていない。
タバコの増税と値上げの効果は如実にタバコの消費量に影響し、特に若者を中心に喫煙人口が減少することが、世界各国で確認されている。将来的な健康被害が減少し、医療費は削減される。タバコ税率のアップによりタバコ消費量が減少しても、各国の経験では国家の税収の減少は起きない。特に日本のような高所得国では、若者は喫煙から遠のいても、すぐには著しい喫煙人口の減少は起きず、かえって税収は増えると予想されている。その分をタバコ産業の救済や、喫煙抑制対策の費用に充てることができる。
たばこを値上げしても、良いことはあっても悪いことは全くない。短期的な業界や族議員の反対に惑わされず、国民の健康をしっかり守る立場に日本も早く立ってもらいたいものである。
第8条:受動喫煙防止の促進
第8条は受動喫煙防止の推進を規定している。この8条を受けて、2007年に第2回FCTC締約国会議がタイで開かれ、日本も参加し“受動喫煙防止ガイドライン”が定められた。これによりFCTC発効5年後である今年の2月27日までに、締約国は「屋内完全禁煙」を実施することを義務付けられた。この2月の厚労省の受動喫煙防止に関する各県、区、市への通知は、FCTCの批准国として受動喫煙防止の推進の義務を前進させるための措置と考えられている。この通知は健康増進法25条の受動喫煙防止の趣旨を徹底するとの立場で、対策の進展を求めている。
通知であるので罰則はなく、努力義務であるが、公共の場での受動喫煙防止とともに、“職場”での受動喫煙防止の徹底を求めている点に大きな意味がある。これは居酒屋などの特殊な職場以外はどこの事業所でも実施可能であり、日本の受動喫煙防止対策の大きなステップになると考える。公共の場では分煙を容認している点は残念ではあるが、今の日本の国民的なコンセンサスのレベルでは致し方ないのかもしれない。一歩前進と考えて、禁煙のコンセンサスの熟成を進め、通知でなく、法律として受動喫煙防止の枠組みを確立していかなくてはならない。
厚労省の通知は出たが、現実には職場禁煙はまだまだ進んでいない。2007年の調査では46%の職場でしか禁煙対策はなされていない。その後3年たち、禁煙を啓発する取り組みは前進しているが、まだ半分近くの職場で喫煙が放置されていると思われる。新聞報道では、職場禁煙を訴える受動喫煙者が退職させられたり配置換えされたりと、かえって不利な扱いを受けている。このような現状は早急に改善していかなくてはならない。
報道によれば、政府は2011年に労働安全基準法を改定し、職場での受動喫煙防止を現在の努力義務でなく、法律的な義務とする方向で準備をしている。飲食店などの小規模の施設での禁煙対策が最も重要かつ困難な課題となることは明白である。
【第14回】タバコ類似品
2010年10月のタバコの値上げが決まり、巷でも禁煙の話題が多くなり、ドラッグストアなどでは禁煙コーナーが設けられている。禁煙パッチなどの販売は結構なことであるが、電子タバコやネオシーダーなども一緒に展示されており注意しなければならない。禁煙を考える人たちが増えることに便乗して、効果がなかったり害があったりするものが、販売されているのは困ったことである。
1)電子タバコ
電子タバコは円筒状の機器で、メンソールなどの風味をつけた特殊な液体を電気的に霧化して吸い、煙のように見えるミストも呼出され、タバコの喫煙感覚を楽しめるという製品である。紙巻タバコに類似した形状や、逆にタバコには見えないことを売り物にしているものもある。いずれも大なり小なり禁煙や節煙につながることを謳い文句にしている点は共通している。ドラッグストアや書店などの店頭だけでなく、ネットの中でいろいろな電子タバコが販売されている。
海外の製品にはニコチンが含有しているが、日本の製品には薬事法の関係でニコチンは入っていない。ニコチンの入っているものは漸減により禁煙につなげられると謳っている。しかし、タバコの本数を減らしていく方法や弱いタバコによる禁煙が成功しないように、禁煙効果はまずないといってよい。実際、これまで電子タバコの禁煙効果についての科学的な実証は示されていない。また、呼出されるミストの他人への安全性についてもデータは示されていない。WHOは電子タバコには禁煙効果は認められず、ミストには有害性が懸念されるとしている。また未成年者を喫煙に向かわせるキッカケとなる可能性についても警告を発している。
ニコチンの入っているものは論外であるが、入っていないものは禁煙時の口慰みにはなるかもしれない。しかし、タバコに似たもので喫煙欲求を紛らわす方法は、喫煙の心理的依存性からなかなか脱却できず、またタバコに戻りやすい。そういった意味でも電子タバコの利用はお勧めできない。
私の禁煙外来にも、二人ほどこれを使ってみた患者さんがいたが、禁煙には成功しておらず、無駄づかいであったと後悔しておられた。
2)無煙タバコ
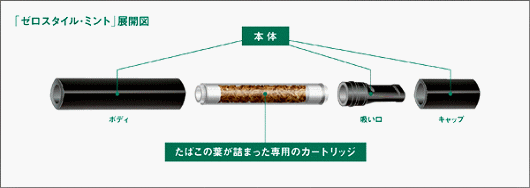
無煙タバコは、従来から噛みタバコや嗅ぎタバコとして存在していた。噛みタバコは口腔ガンの発生頻度が高いことが指摘されており、嗅ぎタバコは「喫煙」スタイルとして定着せず、両者とも一般化せずにいた。ところが、JTが2010年5月に、“ゼロスタイル・ミント”と銘打って、無煙タバコを発売した。カートリッジに入った香づけされたタバコ葉を、パイプのように吸う製品である。煙が出ず、他人に迷惑をかけないことをセールスポイントにしている。従来の燃焼するタバコとは異なり、有害成分が少ないことは想像できるが、ニコチンを含むタバコの成分を吸入することは同じである。煙が見えないだけで、喫煙者の呼気や汗からその成分が排出されることは確実である。目に見えない形で受動喫煙が生ずるわけで、JTも困ったものを発売してくれたものである。これによる能動および受動の健康被害の報告は、これから出されてくると思われるが、そこまで一般化しないことを望みたい。
3)ネオシーダー
ネオシーダーはシガレット型の形状で煙を吸うもので、1960年に喫煙者の咳や痰を鎮める一般医薬品として旧厚生省から認可を得ている。ヤマアジサイを主原料にして、安息香酸や甘草エキスを添加しており、味は異なるようであるが見た目はタバコとほとんど見分けがつかない。一般薬局やインターネットで、禁煙コーナーの禁煙パッチなどと一緒に販売されており、禁煙に役立つかのように売られているのが実情である。実際に禁煙のためにこれを利用している喫煙者も数多く存在する。
しかし、このネオシーダーについては驚くべき報告が2002年に田中英夫らによりなされた。ネオシーダーにはライトタバコと同等のニコチンとセブンスター以上のタールが検出されたのである。当然燃焼により一酸化炭素も検出されており、ネオシーダーは見た目と同様にほとんど“タバコそのもの”なのである。したがって、タバコと同じにニコチン中毒症の発生も報告されている。しかし、タバコの葉を用いていないため、喫煙規制の対象にはならないというおかしな扱いがまかり通っている。60年前のタバコ全盛時代とはいえ、とんだものを厚生省は認可したものである。販売中止を求める声は上げられているが、現在もそのまま放置され、店頭やネットで販売が続けられている。
このようなタバコまがいのものが、認可を受けた一般医薬品として売られていることは奇異としか言いようがない。将来、薬害が確認され、厚労省は何であの時販売中止の措置を取らなかったのかと、裁判で訴えられる日が来るかもしれない。
4)タバコと勘違い
タバコの格好をしたものは、他人に誤解を与える。本人はタバコでないものを吸っているのだから免罪されると考えていても、周囲の非喫煙者は、もしかしてこの人はタバコを吸っているのではないかと受動喫煙を心配する。今後、条例でもタバコ規制は拡大していくと予想されるが、このような誤解は社会にとって好ましいことではない。争いも起きかねない。結局、今後は有害性の有無にかかわらず、タバコ類似品は公共の場では禁止とならざるを得ないと思われる。電子タバコや無煙タバコなどのタバコ類似品に頼らずに禁煙を進めてもらいたいものである。
また、電子タバコの項で述べたように、タバコ類似品による禁煙プロセスは、喫煙者の心理的依存性を払拭してくれないので、禁煙に成功しないことが多い。しかし、タバコをやめたいと思っている喫煙者の中には、このようなタバコ類似品を利用したほうが、禁煙がうまくいくのではないかと誤解している方がいる。せっかく禁煙を志した方に、無駄なお金を使わせないためにも、正しい禁煙方法を広めていかなくてはならないと考えている。
【第13回】化学物質過敏症とサードハンド・スモーキング
1)化学物質過敏症

最近メディアでも取り上げられているこの疾患は、一見タバコには関係ないように思われるが、急性・慢性受動喫煙症の諸症状には化学物質過敏症に由来するものが含まれている。
化学物質過敏症は“きわめて微量の化学物質(特に空気汚染物質)に敏感に反応し、自律神経系の機能異常を中心とした多彩な症状を示す、中毒やアレルギーとは異なる疾患概念”と定義されている。原因物質は住宅などの揮発性有機化合物、食品の添加物、産業の廃棄物、農薬などとともにタバコの煙も主要な起因物質となる。ちなみにシックハウス症候群は住宅から発生する化学物質による異常症状を主体とするが、カビなどのアレルギー物質による諸症状も包含しており、化学物質過敏症とは少し異なる疾患概念である。
化学物質過敏症の患者さんはテレビなどでも取り上げられているように、特に重症の方は通常の環境には住めず、山里で自然素材に囲まれて生活をしている人もいる。ある意味で文明病といってもいい疾患である。
化学物質過敏症の症状は、先に述べたように自律神経失調症状が主体であり、頭痛、筋肉痛、倦怠感、微熱、めまいなどが多く、人によっては皮膚や呼吸器、消化器、精神症状など多彩な症状を呈する。女性に多く更年期障害や自律神経失調症、中にはノイローゼなどと診断されてしまっており、本人も周囲の化学物質汚染に由来する症状とは夢にも思っていないことが多い。慢性疲労症候群やうつ病と考えられている場合もある。
タバコの煙には化学物質過敏症の原因となるホルムアルデヒド、ベンゼン、トルエン、フェノールなどたくさんの化学物質が含まれる。それらの物質は以前述べたように、副流煙に主流煙より高濃度に含まれている。環境の空気で薄まったとしても、化学物質過敏症の方はその物質に過敏な場合はすぐに反応が生じる。化学物質過敏症の患者の30%以上の方が、受動喫煙により症状の悪化を生じるとの報告が国内で出されている。国外では化学物質過敏症の80%以上が受動喫煙にて症状が悪化をしたとの報告もある。
受動喫煙による家庭や職場の健康被害の中には、この化学物質過敏症に由来するものが含まれている。受動喫煙の被害は肺がんや心筋梗塞に目が行きがちであるが、化学物質過敏症という健康被害が隠れており、それらの多くが不定愁訴として片付けられてしまっていることに注意しなければならない。
職場の受動喫煙による化学物質過敏症については、2006年の調停成立が歴史的に重要な起点であり、黒木俊郎氏によるその報告を日本禁煙学会雑誌で見ることができる。
2)サードハンド・スモーキング
喫煙者本人が主流煙を吸う能動喫煙、周囲の者が副流煙を吸う受動喫煙に対して、タバコの煙が環境の壁、家具、エアコン、カーテン、衣服、髪の毛などに付着し、その残留有害物質が再遊離して空気中に漂い、それを非喫煙者が吸うことを“サードハンド・スモーキング”という。言ってみれば三次的な喫煙である。タバコの有害物質は喫煙者や受動喫煙者の呼気や汗からも発散し、その衣服や頭髪にも付着していて空気中に再遊離する。
この程度のものは通常の人間にはどうってことないように思える。しかし、上記の化学物質過敏症の方はごく微量の有害物質にも反応し、健康被害を生じてしまう。
禁煙になったオフィスの部屋や列車の室内でも、以前の喫煙の残留臭を感じることがある。このような壁やカーテンを分析すると、ホルムアルデヒド、ベンゼン、トルエンなどのタバコの有害物質を検出することができる。また、臭いを感じることができるレベルでなくても、残留有害物質は検出され、化学物質過敏症の方はそのような環境でも反応してしまうことがある。職場や家庭の健康的な環境を考えるとき、このようなサードハンド・スモーキングにも配慮する必要がある。
【第12回】全面禁煙とタバコ値上げの必要性
1)全面禁煙と分煙の問題
今年の神奈川の屋内禁煙条例の制定にあたっては、飲食店の反対もあって全面禁煙か分煙か、あるいは当面保留かで議論が繰り返された。食堂では禁煙にすればお客が来なくなる、小さい居酒屋では分煙なんてできない、等々の意見が噴出した。
●分煙はほとんど役立たない
レストランや入浴施設で、一部の区域を禁煙としているところがある。天井に仕切りパネルを付けたり、専用の換気扇や吸煙器を設置している場合もある。この状態を”分煙“という。しかし、分煙は、臭いなどの直接被害は一定緩和されるが、タバコの有害物質は拡散し、科学的にはタバコの受動喫煙による健康被害はほとんど防げないとされている。ドアをつけた喫煙室に、強力な換気扇をつけても”分煙“の効果は完全ではない。このような密室型以外の分煙はほとんど役立たずで、レストランなどの分煙は”気休め“と思ったほうが良い。それでも、私は、禁煙スペースを選んで食事している。
●全面禁煙をめざして

全面禁煙が効果の上でも、費用の掛からない点でも良いわけだが、屋内の全面禁煙は、できれば敷地内全面禁煙が理想である。それができない場合は建物内全面禁煙(外に喫煙所)となる。
私も含めて禁煙論者は、屋内の全面禁煙を一気に拡大することを望みがちである。しかし、それは公共施設では可能であるが、飲食店も含めて、小規模の施設ではなかなか理解が得られない。当面、いろいろな方策により喫煙者自体を減らし、並行して、一歩一歩全面禁煙の施設の範囲を広げていくしかない。
最近の5年間でアイルランド、スコットランド、ノルウェー、イタリア、フランス、スウェーデンなどの先進国で、飲食店を含めて公共施設の全面禁煙が実施された。急展開といってよい。男性の喫煙率が低下し、コンセンサスが向上すれば、日本も急速に屋内全面禁煙に向かうと思われる。その日が一日も早く来ることを願ってやまない。
屋外で受動喫煙を防ぐには、無風で14mの距離を置く必要があるとされる。屋外でも込み合う場所で、逃げられないところに関しては、禁煙の区域指定が望まれる。駅のプラットホームなどで拡大しつつある。それ以外のところでは、禁煙は当面なかなか困難である。個人的努力でタバコの煙を避けることをお勧めする。
2)タバコ値上げの必要性
5月31日の禁煙デーを前にWHOはタバコのパッケージに、写真などの画像によるタバコの健康被害の表示を各国に要請した。日本など多くの国は文字だけで健康被害を示しているが、カナダ、ブラジルなど20カ国では画像による警告を表示し、禁煙に効果を上げている。この実績を背景にWHOはこのような要請を行ったとみられている。
このような禁煙を進めるいろいろな工夫も、拡大していかなくてはならいが、もっとも効果的な方法はタバコの値上げである。内外の推計でもタバコの値上げは確実に喫煙率を下げる。とくに若年者の喫煙を減らす。世界銀行の試算ではたった10%の値上げで、世界で4000万人が禁煙することになり、1000万人がタバコの健康被害による死亡から回避できるという。世界でも安価な部類に入る日本のタバコの値段を、是非とも値上げして喫煙率を下げてもらいたい。
いろいろな禁煙キャンペーンを繰り広げても、若者たちはメディアそのものをあまり見ない。見ても関心を示さない。このような喫煙を始める年代の、20歳前後の若者の喫煙を抑制するには値上げしかない。
タバコによる税収が擁護論者の根拠のひとつであるが、健康被害による医療費の出費はその2~3倍になるという。喫煙者の健康被害の医療面のコストは非喫煙者も負担している。タバコを自分の楽しみとして、他人には迷惑をかけない、すなわち他人に受動喫煙をさせないように吸っていても、喫煙者本人が病気になれば、家族には悲しみを、社会の中では回りまわって、非喫煙者の他人に負担をかけることになる。タバコは自分のためにも、他人のためにも止めるのが最もよい選択肢である。
【第11回】国民的コンセンサス
1)禁煙の国民的コンセンサス

価値の多様性を尊ぶことが定着している日本では、禁煙を一気に法律などで実行することは困難である。禁煙をすすめる風潮を熟成していくことが求められる。
今年の5月1日より、東海道・山陽新幹線、JR四国の一部の特急以外の国内の特急は全面禁煙となった。公共施設の禁煙も拡大し、神奈川の屋内禁煙条例のように次第に喫煙がしにくい環境が広がってきている。このような中で、タバコは健康に良くない、他人の受動喫煙も避けなければいけないなどの、国民的なコンセンサスが形成されていくことが望まれる。
2008年のJTの調査で、日本の男子の喫煙率は40%である。先進国でこれだけ突出した喫煙率を保っている国は珍しい。日本は国として禁煙には弱腰である。厚労省は2006年の「健康日本21」の策定時にも、財務省(日本たばこ産業の大株主)の圧力に負けて“喫煙率の低減の数値目標”を結局取り下げてしまった。真に国民の健康を考えるなら、禁煙は確実な国の施策として位置づけられなければならないはずである。結果として医療費の抑制にもつながることは自明である。禁煙の国民的コンセンサス作りのために、国、厚労省は早くしっかりとした旗振り役になってもらいたいものである。
2)防煙、禁煙教育

国民全体の禁煙のコンセンサスづくりのためには、防煙、禁煙教育が重要である。タバコは薬物依存症であるので、一度始めてしまうと、止めるのはなかなか困難である。したがって、子供のときからタバコの害についてしっかり教育することが肝要である。
金子教宏らの2004年の、米国と日本の子供の喫煙に対する意識調査の結果では、歴然とした差が存在する。“将来タバコを吸いたいですか”という質問に、日本では年齢層によって異なるが、14~52%が“はい”と答えている。一方米国の子供たちで“Yes”と答えたのは1%前後のみである。
すなわち米国の子供たちは、喫煙は害として認識し、多くが将来喫煙はしないと考えている。ところが日本の子供たちは喫煙を容認し、将来自分がタバコを吸うこともあり得ると思っている。家庭の喫煙率にはこれほどの差がないので、この差の要因は学校教育にあると考えられている。米国の子供たちも成人すると、社会の誘惑に負けて喫煙を始めてしまうものも出てくるが、この教育の効果は禁煙の国家的コンセンサス作りにつながり、喫煙率の抑制に役立っていると考えられる。
【第10回】薬物療法と禁煙外来

自分の自助努力のみで禁煙を達成できる人はそれに越したことはない。しかし、多くの人は、それが強力なニコチン依存症であるがために、禁煙支援の薬物療法を必要とする。
最近までは、禁煙支援の薬物療法は、ニコチン代替療法のみであった。ニコチンガムとニコチンパッチである。ともに禁煙によるニコチン欠乏の離脱症状を緩和する、ニコチンの補充療法である。それにより依存症からの脱皮を容易にする。その効果は禁煙率20%で、自助努力のみによるものの約2倍である。5人に1人はニコチン代替療法の支援で止められる訳だが、その率は高いものではない。
ニコチンガムはそれ以前から市販されていたが、ニコチンパッチも昨年の5月31日の禁煙デーを機に、処方箋がなくても薬局で買えるOTC薬として発売された。より禁煙支援薬が身近になった点では評価される。

昨年5月に今までにない禁煙補助薬バレニクリンが発売された。これはニコチンを含まず、脳のα4β2ニコチン受容体に前もって働き、喫煙要求を抑え、禁煙による離脱症状を緩和し、再びタバコによりニコチンが摂取されても、おいしさ、満足感が得られず、結果として禁煙を達成させる。禁煙率は40%強とされる。一定の条件を満たした禁煙外来では、健康保険の適用が得られる。そうでない一般外来では自由診療による処方となる。かなり期待できる禁煙支援薬である。
近い将来ニコチンのワクチン療法も導入されるはずである。ニコチンにワクチンが付着し、血液脳関門を通れなくなり、喫煙による快感が得られなくなる。
禁煙外来を設けている病院も増えてきた。院内全面禁煙や特定の測定機器を備えていることなどの条件を満たした禁煙外来は、上記のバレニクリンなどの保険適用が可能である。ニコチン代替療法の処方も行われる。しかし、このような薬物支援療法の場としてのみ禁煙外来の存在価値あるわけではない。禁煙教育やカウンセリング、そして共に禁煙と戦うパートナーとしての禁煙外来の価値はさらに大きい。禁煙学会のホームベージ(http://www.nosmoke55.jp/)にて各地の禁煙外来を検索されたい。
【第9回】タバコのやめ方
1)自助努力による方法

人によっては、後述するような禁煙のための薬物療法に頼らずに、自助努力だけでタバコをやめることができる。このプロセスは禁煙の基本であり、薬物療法の支援を得る場合にも必要なものである。
まず、禁煙の“動機づけ”から始まる。それは自身の健康のためでも、家族の健康のためでもよい。別の趣味のためでもよいし、タバコの出費の節約でもよい。何のために禁煙するのか、自身で明確に自覚することが重要である。禁煙の過程の中で、常にそこに立ち返ることが、禁煙の意志形成の原点となる。
その上で、あまり“止めねばならぬ”と肩肘張らずに、ゆったりとしたスタンスで禁煙の実行に入るのが良いようである。悲壮になると失敗しやすい。
人にもよるが、家族などに“禁煙宣言”をするのも良い方法である。禁煙の張り紙をしたり、灰皿やライターを廃棄したり、自分なりの儀式を行う。自分だけのためでなく、家族全体の幸せを想起することで、禁煙の継続の力が湧いてくる。
2)止めるときにはスパッと止める

1本づつ減煙していくのは、結局離脱症状に負け、また元に戻ってしまいやすい。禁煙を決心したら、実行の予定をたて、開始日にスパッと止める。再び吸いたくなったら、禁煙の動機づけを思い出し、それまでの努力を“もったいない”と考え、禁煙のメリットを想起し、立ち戻らないように努める。
禁煙仲間をつくって成功した人もいる。禁煙は個人の問題であるが、一緒に止める仲間がいると、励ましあい、自分だけ脱落をしたくなくなる。その意味で禁煙教室に入るのもよい。
禁煙を実行していく過程では、飲み会などの再喫煙になりやすい機会は最大限避ける。そのため、禁煙は年末年始よりも5月などの連休の方が実行しやすいといわれる。タバコと一緒にたしなんでいたコーヒーなどの嗜好品もその時期は避ける。タバコを思い出してしまうからである。ガムや飲水、禁煙パイプも紛らわすのに良いようである。
また、禁煙に失敗しても、めげたり自分を責めたりしないことである。それは再度禁煙に入ることを困難にする。ニコチンの薬物依存症なのだから、困難で当たり前である。何度でも工夫して禁煙にチャレンジすることが重要である。
【第8回】身体への影響と依存性
1)タバコ1本が20~30分寿命を縮める
喫煙者の平均寿命は非喫煙者と比べて2~6年短い。それは癌の発生、COPDや心臓病などの多さ、脳血管病や痴呆の影響などが総体として寿命を短くしているのである。それを換算すると、タバコを1本吸うと20~30分寿命が短くなる計算になる。この事実を自覚したら、心地よい気分でタバコを吸えないのではないかと思う。
現在、市販されているもので、死亡や健康被害につながる可能性が確認されている製品はタバコ以外にはない。日本たばこ産業は、“タバコ1本が20~30分寿命を縮める”ことを、タバコの包装に明記すべきである。喫煙エチケットなどの広告でなく、このような事実をメディアを通じて周知すべきと思う。
2)なぜタバコは簡単に止められないのか

タバコは健康を損なうものであると、頭では分かっていても、なかなか禁煙はできない。また1度禁煙できても再びタバコに手を出してしまう方も少なくない。
この依存性は身体的依存性と心理的依存性に分けられる。身体的依存はニコチンの薬物作用による。脳の快中枢に働き、報酬回路を形成して依存性を発現する。ニコチンは英国の王立内科学会により、ヘロインやコカイン、アルコールに匹敵する強力な依存性を持った薬物と認定されている。すなわち、喫煙はニコチンの薬物依存症なのである。
従って、禁煙すると脳や自律神経のレセプターを介して離脱症状が出現する。離脱症状は不穏や傾眠、無気力など社会生活に影響の強い不快なもので、禁煙を困難にする。
麻薬のように、充足による“快刺激”と欠乏による“不快刺激”によって、現実的な正常な判断ができなくなり、喫煙という自傷他害行為を継続することになる(禁煙学会編;禁煙学より)。
心理的依存もニコチンに由来するが、喫煙者の心の中での喫煙の合理化や健康被害の否認という心理的過程を形成している。習慣としての喫煙の側面も離脱の際には考慮しなくてはならない。
一度喫煙を始めると簡単には止められない。このような麻薬並みの薬物依存性をもったものが、製品として市販されていることに疑問を抱かざるを得ない。
【第7回】食事・スポーツへの影響
1)食事への影響

禁煙をすると、みな食事がおいしくなったという。それは喫煙が味覚を損なっているからである。とくに甘味や苦味の感覚は喫煙により障害されやすい。また嗅覚も喫煙により鈍くなり、食事のおいしさを半減している。禁煙により味覚は回復し食欲は増す。
レストランでの受動喫煙の被害は健康だけではない。煙の臭いで食事がおいしくなくなってしまうのである。喫煙者は禁煙をして初めて、レストランでの他人のタバコの煙が、食事のおいしさを損なっていることを自覚するようである。
タバコを止めると太ると言って止めない女性がいる。確かに禁煙により食欲が増し、体調が良くなり体重が増えることはある。しかし、それはいかにタバコが身体をいじめているかの裏返しである。禁煙して、本当に食事がおいしい健康的な生活を取り戻してほしい。禁煙しても太らない、健康的な方策はあるので、医師に相談していただきたい。
2)スポーツへの影響

喫煙は身体能力を低下させる。特にマラソンなどの持続系のスポーツには良くない。ニコチンによる血管収縮と一酸化炭素による酸素運搬能の低下が影響すると言われている。一方、無酸素運動である短距離などではさほど影響は出ないとされる。
脳への酸素供給が微妙に障害されることにより、中枢神経機能も低下し、判断力が低下する。これは色呼称法というヒトの実験でも証明されている。喫煙しているとその字の色に惑わされて、赤という字を黄色と読んでしまうような誤認の率が増える。判断力の低下はいかなるスポーツにも良いことではない。
タバコを吸うと気持ちが落ちつき、スポーツにも良いという人がいる。しかし、それは血中のニコチンが欠乏したときに、タバコを吸うと落ち着くという経験からくる錯覚である。ストレス感を増すニコチンなどの有害物質は含まれているが、ストレスを解消する物質は含まれていない。
【第6回】タバコは美容の大敵
医師としていろいろな事業所の健康診断を行う機会がある。ほとんどは若い健康な男女であるが、経験をつんだせいかタバコを吸う方は顔をみて、何となく分かるようになってきた。男性のほうが紫外線をあびており、喫煙本数も多く、かつ化粧もしていない方がほとんどであるので、その差が明らかである。しかし実際には、男性は喫煙者の割合が多いことから、その顔貌の変化が一般化してしまい、あまり目立たない。
一方、女性の場合は、肌がもともと繊細なためか、年齢が上がってお肌の曲がり角(30歳?)を過ぎてくると、お化粧をしていても、非喫煙者の健常な肌との差が明らかになってくる(お化粧の乗りも悪い?)。中年になるとさらに歴然としてくる。喫煙者が少ないため、より違いが目立つようである。
喫煙の美容面の影響をまとめると、①何となく全体にくすんだ老けた容貌となり、②皮膚全体に小じわが増え、特に目元や口元に放射状に出現する、③皮膚の凹凸が強くなり、しみや黒ずみが増える、さらに年を重ねると、④口唇が厚く前に出てきて、立てにひびが割れ、歯肉が黒ずみ、⑤口臭が強くなり、声も悪くなる。
これを象徴的に表したのがイギリスのBBCニュースである。22歳の一卵性双生児の二人に、もし一方が今後喫煙を続け、一方が喫煙せずに40歳になったとき、どのように変貌するかを想定したメイク写真を作成した。喫煙想定者の老け顔は歴然としており、歯や歯茎の汚さも明らかで、一方非喫煙想定者の方は若々しく二人の差は本当に大きい。この写真をみたら女性はタバコを吸えなくなるのではないだろうか。
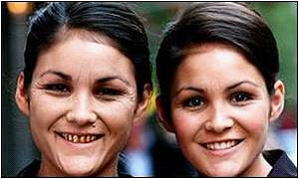
このようなタバコが顔面の皮膚や粘膜に変化をきたす機序も明らかとなってきているが、ここでは割愛する。しかし、喫煙に紫外線曝露が重なると、肌や顔貌への影響は顕著になることは強調しておきたい。

このようないわゆる喫煙顔貌になっても、男性は構わないかもしれない。しかし、肌を大切にする女性にとっては由々しき問題のはずである。
最近、日本の男性の喫煙者は減少傾向にあるが、若い女性の喫煙者が増えてきて、それを補完している。喫煙者が増えて、美しいといわれる日本女性の肌を、これ以上損なうことは悲しいことである。
女性は喫煙を始めると、中毒になりやすく男性より禁煙しにくくなる。女性はタバコに決して手を出さないでほしい。また若いうちに禁煙すれば、肌はキチンを回復する。喫煙者は一日も早く禁煙を実行してほしい。
【第5回】タバコによる健康被害は癌だけではない
1)肺・気管支の障害

タバコの煙は微粒子で気管支、細気管支を通って肺の奥の肺胞まで達する。気管支ではその有害物質(前述)により気管支炎を起こし、細気管支、肺胞では破壊を起こして気腫化を生じる。肺の末梢の炎症、気腫化は、特に呼気が困難となる閉塞性障害をきたし、慢性閉塞性肺疾患(COPD)を発生させる。COPDの90%は喫煙に由来するとされる。
タバコ1本の吸入でも肺の末梢の閉塞性障害を生じることは証明されているが、それは微々たるもので、すぐには自覚症状には結びつかない。しかし毎日の喫煙の積み重ねで、肺の破壊は少しずつ進行する。一部のものでは平均で非喫煙者の5倍くらいの速さで障害が進行し呼出力が低下する。その破壊の程度が肺の予備力を凌駕すると“息切れ”を感じるようになる。末期には呼吸不全となり、在宅酸素療法なども行われる。
このCOPDは日本で500万人が罹患しているとされ、世界的に増加しており、近い将来死因の上位を占めると予想されている。
COPDの発生と進行を確実に抑える唯一の方法は“禁煙”である。
喫煙が原因となる呼吸器疾患はCOPD以外にも、急性好酸球性肺炎、閉塞性細気管支炎などがあり、増悪させる疾患としては気管支喘息やじん肺など数多くの疾患が挙げられる。
2)心臓・脳血管の障害
タバコに含まれるニコチンは末梢の血管を収縮させ、血圧を上げ、心拍数を増やして心血管系に負荷をかける。凝固系のフィブリノーゲンを増加させ、血栓形成を促進する。
さらに善玉のHDLコレテロールを低下させ、悪玉のLDLコレステロールや炎症性サイトカインは上昇させて動脈硬化を進展させる。結果として心筋梗塞などの虚血性心疾患の相対リスクは、20本の喫煙で非喫煙者の約2倍増加するとされる。不整脈の発生も喫煙により増加する。
私の友人でタバコを吸うと必ず狭心症の発作がくると語っていた医師がいた。しばらく苦しみながら吸っていたが、結局は禁煙した。そこまでしてもタバコを吸い続けたいのかと、あきれた記憶がある。
脳卒中の危険度も1.5倍増加させ、ヘビースモーカーではさらに危険度は増す。中でもくも膜下出血は喫煙との相関が高く、約3倍リスクが増加する。
心臓学会、動脈硬化学会、加えて循環器学会でも禁煙を強く呼びかけている。
3)その他の健康障害
タバコは胃酸を増加させ、胃粘膜の血管を収縮させて胃潰瘍を誘発する。空腹時にはこの効果が増強されるため、愛煙家に好まれる“寝起きの一服”が一番良くない。
またタバコは血管を収縮させ、血液の粘度を上げ動脈硬化を促進する。結果として脳血流が阻害されるため脳の機能が低下する。いわゆる“ボケ”も早められるといわれている。
【第4回】タバコの発がん性
タバコを吸うと肺癌になりやすいということは、広く認識されるようになってきている。しかし、実は第1回で取り上げた忌野清志郎さんの喉頭癌や三木たかしさんの下咽頭癌でもお分かりのように、その他の部位の多くの癌がタバコにより誘導される。その点を今回は取り上げてお話したい。
1)肺癌より圧倒的に高い喉頭癌のがん死亡率
<広島県禁煙支援ネットワークより>
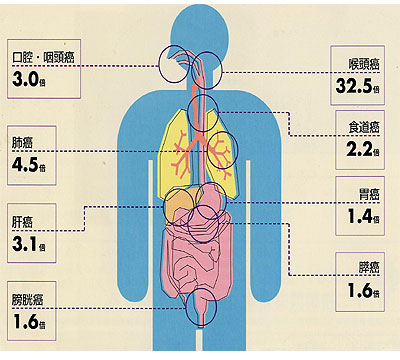
タバコの主流煙は吸われるとまず口腔・咽頭を経て、喉頭に当たる。その後気管支を通って肺に到達する。特に声門を有する喉頭は気流も複雑である。国立がんセンターの平山博士の報告によれば、喉頭癌は非喫煙者と比べて32.5倍、癌死亡率が高くなるという。肺癌は4.5倍であるから、喉頭癌の危険のほうが圧倒的に高い。最近の欧米の報告でも喉頭癌は咽頭癌とともに、高い相対リスクを示している。喫煙者で声がれや空咳が続く場合は耳鼻科の受診も考慮されたい。
また、口腔癌、喉頭癌は喫煙に飲酒が加わると、発癌物質の吸収が助長され、さらに発癌のリスクが高まる。
2)なぜ煙に触れない胃癌や膀胱癌がタバコで増えるのか
平山によればタバコの煙が触れることのない食道癌、胃癌、膵臓癌、肝臓癌も、非喫煙者と比べて、喫煙者は癌死亡率が1.5倍ほど増える。最近の報告でもその傾向は変わらない。タバコは食道や胃には煙としては直接触れることはないが、食物や粘液などとともに煙の成分が嚥下され発癌性を発揮する。アルコールを一緒に飲むと、吸収が促進され、さらに癌の発生率は高まる。
しかし、全く消化管と離れた肝臓や膵臓の癌も増加することは吸収された血中成分の発癌作用を示唆する。膀胱癌も喫煙により増えており、血中に移行したニトロサミン、ニコチンなどが尿中にも移行し発癌性を発揮していると考えられる。喫煙男性の精液の中にもニコチンの代謝産物が存在し、妻の子宮頸癌の発生に関与しているとされている。
いずれにしろ、肺癌だけでなく、その他の多くの癌が喫煙によって増加することを理解していただきたい。
<広島県禁煙支援ネットワークより>
3)でもやはり肺癌が一番怖い
<広島県禁煙支援ネットワークより>
肺癌による死亡率は日本、米国とも全癌の中でトップである。その点から見るとその他の癌と比べて、肺癌はいま一番怖い癌といえる。その死亡率の高さの原因のひとつに、その臓器の特徴から、発見されたときにはすでに転移を起こしていることが多いことが上げられる。転移のない早期癌として見つけることが難しく、胃癌などでは行われている、早期癌としての完全な治療がほとんどの症例でできない。結果として発見されたときには手遅れで、死亡率が高くなる。
したがって、肺癌はならないようにすること、すなわち予防が特に重要である。常習喫煙の肺癌の死亡に寄与する危険度は70%とされる。タバコを止めることによって、肺癌の罹患率は明らかに減少する。
【第3回】子供や妻の被害:受動喫煙の怖さ
喫煙者が吸っている主流煙でなく、近傍にいる子供や妻、さらには周囲にいる他人が、タバコから立ち昇る副流煙の混じった空気を吸うことを受動喫煙という。副流煙は不完全燃焼のため、成分によって異なるが主流煙の3~120倍の有害物質を含む。もしタバコの健康被害が喫煙者本人のみのものであれば、禁煙はこれほど強く叫ばれることはなかったと思われる。受動喫煙という形で周囲のものに被害が及ぶことが分かり、喫煙は社会問題化したといえる。
1)子供や胎児への影響

5月の朝日新聞に岡山大学歯科学教室の、受動喫煙に関する興味のある記事が載っていた。父母など同居する喫煙者のいる家庭の子供の口腔粘膜は、そうでない通常の子供の粘膜と比較して黒く変色しており、細菌への抵抗力が低下して虫歯も多いという報告である。以前から、喫煙者本人にそのような変化があることは指摘されており、禁煙活動に取り組む歯科医の動機のひとつであった。しかし受動喫煙で黒ずんでしまった子供の口腔粘膜の写真は驚きであった。眼で見える形で受動喫煙の怖さを感じた記事である。
私の専門としている喘息に関しても、母親が喫煙者の場合、非喫煙者の場合の約4倍の確率で子供は喘息様気管支炎にかかりやすい。乳幼児突然死症候群も確実に増えることが報告されている。米国の調査では、家庭の受動喫煙でニコチン濃度が高くなった子供の知的能力は、ニコチン濃度の増加に伴い明らかに低下している。「勉強しなさい」という前に、親がタバコをやめなければいけない。
妊娠中の母親の喫煙も胎児にとっては受動喫煙である。母体の受動喫煙で早産、低体重出生が増え、小児の癌も増加する可能性が報告されている。いわゆる「切れやすい子供」の発生が、妊娠初期の母親の喫煙によってもたらされることが海外で報告されている。(日本禁煙学会編:禁煙学より)
2)妻などの大人への影響
受動喫煙は大人にも健康被害をもたらす。喫煙者の妻が非喫煙者の妻と比較して2倍肺癌に罹りやすいことは、以前国立がんセンターの平山雄博士により報告されている。職場で一緒に働くものの肺癌の発生率を高めるため、海外では訴訟問題にまで進展しているようである。受動喫煙により乳癌などのその他の癌も増加する。また、心筋梗塞などの虚血性心疾患による死亡も20~30%高まるとされる。
3)受動喫煙を避けるために

喫煙者はご自分の楽しみでタバコをたしなんでおられるわけですが、それが他人の生命を脅かす危害となっているという意識をもっていただきたい。生存権は誰にも侵されてはいけない尊い権利として、胎児をふくむ全ての人に保障されているのですから。
タバコを吸う権利を否定するつもりはありませんが、他人に受動喫煙させないために、屋内では完全禁煙、屋外でも遠く離れて吸っていただきたい。分煙、完全禁煙の問題は、項を改めて述べたいと思う。
【第2回】タバコの煙の中の有害物質

紙巻タバコはそれ程でもないが、とくには葉巻の煙は、非喫煙者の私でも食欲をそそるような芳しさを感じる。企業秘密で全てのタバコの添加物は明らかにされていないが、タバコには喫煙を促し、依存性を形づくる多くの添加物が入っている。その数は600種以上といわれている。メンソール、ココア、バニラ、ラム酒などは公にされているが、アンモニウム塩やグリセリンなどが、ニコチンの吸収の促進や保湿の目的で添加されている。これらの添加物はタバコをおいしく感じさせたり、結果として依存性の形成を促進するような働きをしている。
タバコの煙には一般の方が考える以上に、多くの有害物質が含まれている。タバコ葉に由来するニコチン、ニトロソアミン類などだけでなく約200種以上の有害物質、60から70種類の発癌物質が指摘されている(日本禁煙学会編;禁煙学/南山堂より)。
タバコに含まれる主な発癌性あるいは発癌促進物質だけを列挙しても、先にあげたニコチン、ニトロソアミン、そしてベンツピレン、フッ化アンセン,ダイオキシン、ホルムアルデヒド、活性酸素など枚挙にいとまがない。各種の癌との関係は次回以降に記述する予定である。
慢性閉塞性肺疾患(COPD)などを引き起こす、煙の中の肺・気管支を障害する有害物質としては、活性酸素、カドミウム、フェノール、クレゾール、ホルムアルデヒド、アクロレイン、シアン化水素、アセトアルデヒドなどが指摘されている。一部は防カビ剤や消毒剤の成分として聞き覚えのある方もおられるのではないだろうか。肺の破壊を進めて肺機能低下をきたし、末期には呼吸不全を引き起こす。障害が少しずつ進行するため、当初はあまり自覚症状を生じないのが、実は大きな問題点である。
ニコチンはカテコールアミンを介して、血管収縮から血圧の上昇をきたす。また血液の粘度、つまり粘り気を上昇させて循環を損ねる。また善玉のコレステロールを低下させ動脈硬化を促進するともいわれている。
タバコの燃焼の産物である一酸化炭素は、当然煙の中に含まれ、赤血球のヘモグロビンとの強力な結合能により血液の酸素運搬能力を低下させる。ニコチンとあいまって不整脈の原因ともなる。
このように、タバコの煙には害のある成分が信じられないほどたくさん含まれており、癌をはじめとした種々の疾患、健康被害を引き起こす。まさに百害あって一利なしである。
【第1回】残念な心に残る歌手、作曲家の死

このところ立て続けに、ロック歌手の忌野清志郎さん、作曲家の三木たかしさんが亡くなり、マスコミがいろいろな角度から哀悼の特別番組を組んでいる。それぞれ、“トランジスタラジオ”や“津軽海峡冬景色”など、とくに昭和生まれには忘れられない歌をたくさん提供し、またお二人とも60歳前後で若く、ファンだけでなく多くの日本人が大変残念な気持ちを持たれていると思う。
これらの番組の中ではあまり語られていないが、医師の立場からお二人の死因を考えると、その影にタバコの存在をすぐに思い浮かべてしまう。すでに公になっているが、忌野さんは喉頭がん、三木さんは下咽頭がんを患っていた。お仕事柄というのは、タバコを吸わない音楽関係者には申し訳ないが、ネットなどの情報をみると、お二人ともタバコの煙と共に旺盛な音楽活動をされてきたようである。喫煙が彼らの癌を誘導したことは否めないと思う。
昨年、ジャーナリストでヘビースモーカーの筑紫哲也さんが肺癌でなくなり、喫煙の問題が取りざたされたばかりである。ご本人たちのタバコに対するお気持ちは様々のようであるが、惜しい方々を亡くしたことには変わりがない。
喫煙は医師からみれば、“健康の害悪”以外のなにものでもない。医師として40年近く、呼吸器を中心に多くの患者さんを診てきた。その中で、喫煙さえなければこのような病気にはならずに済んだのではないか、と思う患者さんが数知れない。タバコは自分のためにも、家族のためにも、そして他人のためにも絶対吸ってはならないものである。
全国初の神奈川の屋内禁煙条例などをきっかけに、最近いろいろなところで、タバコの問題が語られているが、この紙面を借りて、私としても“禁煙のすすめ”をお話していきたいと思う。連載していきますので、ご興味のある方は通読してください。